Катаракта хрусталика: что такое и как лечить
 (1).jpg)
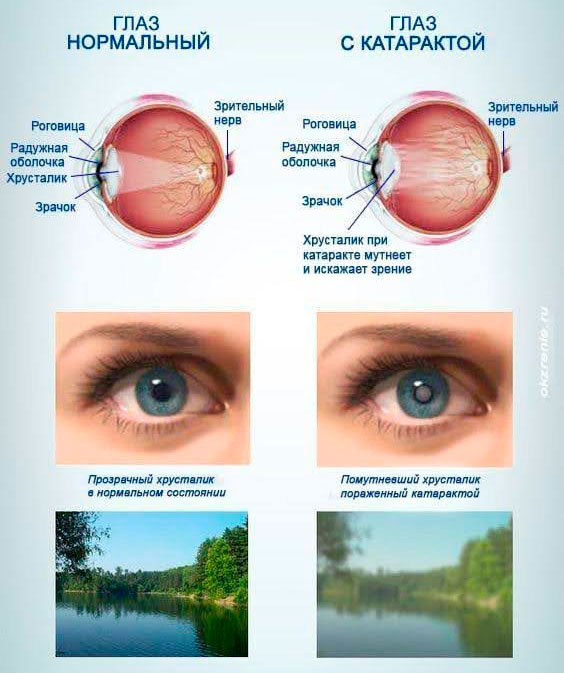
Катаракта является одной из главных причин слепоты во всём мире, встречается у миллионов людей по всему миру независимо от степени экономического развития страны. Широкое распространение этого недуга связано с замутнением хрусталика, что ведет к ухудшению зрительных функций, а именно — остроты. На последних стадиях своего развития катаракта становится причиной слепоты.
Появлению патологии способствуют различные причины (генетика, возрастные особенности, экология и образ жизни) как по отдельности, так и в комбинациях. Развитие катаракты могут отягощать сопутствующие заболевания, например, сахарный диабет. Вредные привычки, такие как курение и избыточное потребление алкоголя, оказывают отрицательное воздействие на здоровье глаз в целом1.
Причины и группы риска
- Наследственные факторы: генетика, особенности развития плода и сопутствующих патологий матери и ребенка.
- Ультрафиолетовое и ионизирующее излучения.
- Патологии глаз.
- Хронические болезни организма.
- Травмы глаза и любые другие негативные действия на хрусталик.
- Климактерический период у женщин3.
- Пожилой возраст2.
К группе риска относятся лица, имеющие профессиональные особенности труда, приводящие к возникновению поражений, травмированию глаз.
Люди с невысоким уровнем дохода не могут себе позволить регулярные обследования глаз и осмотры у врачей, поэтому они тоже относятся к группе риска и у них чаще встречается катаракта.
Понимание разных типов катаракты и их причин играет ключевую роль в определении и эффективном лечении, поскольку для каждого типа могут потребоваться определенные терапевтические подходы.
Симптомы и признаки катаракты
Симптомы катаракты могут проявляться в виде простого затуманивания зрения и размытости изображения, искажения цветового зрения (цвета становятся менее насыщенные), а также повышенной чувствительности к свету и бликам. Многие пациенты также сталкиваются с проблемами видимости в темное время суток, что связано с нарушением адаптации к низкой освещенности.
Возникает необходимость в частой замене очковой оптики, так как будут прогрессирующие ухудшения зрительной функции. Больной, имеющий катаракту, может наблюдать постепенное ухудшение зрения из-за помутнения хрусталика [1].
Вокруг ярких источников света, таких как лампы или солнце, при взгляде на них могут возникать ореолы. Наиболее выражено это у лиц с корковой катарактой, так как в этом случае происходит более интенсивное рассеивание света.
Если Вы замечаете хотя бы одно клиническое проявление, настоятельно рекомендуем пройти полное обследование у врача-офтальмолога. Своевременные диагностические мероприятия и рациональная фармакотерапия позволяют значительно улучшить здоровье глаз, а также качество жизни в целом.
Виды катаракты
Существует множество типов катаракты, которые классифицируют, основываясь на локализации патологического процесса, главных причин, приводящих к развитию катаракты, а также возраста, в котором она проявляется.
Возрастная (сенильная=старческая) катаракта, код МКБ-10: Н25
Сенильная катаракта проявляется у пожилых людей и является самым распространенным типом катаракты [2,3].
Высокая распространенность возрастной катаракты делает необходимым ее подразделение на несколько подтипов, что упрощает процессы распознавания и последующей терапии.
Ядерная
При ядерной катаракте происходит поражение центра (ядра) хрусталика. Она чаще всего возникает по причине старения. Главным диагностическим признаком является потеря прозрачности хрусталика, он приобретает жёлтый или бурый оттенок [4]. Ядерная катаракта развивается медленно, приводит к постепенной потере зрения, близорукости.
Корковая катаракта
При корковом типе поражаются крайние области по всему диаметру хрусталика. Очаги поражения можно диагностировать как клинья или спицы белого цвета, перемещающиеся к центру.
Задняя субкапсулярная катаракта
Начинается с появления небольших очагов потемнения под капсулой с задней стороны хрусталика, прямо на пути света. Отличается интенсивной скоростью течения.
Травматическая катаракта, код МКБ-10: Н26.1
Течение травматической катаракты зависит от характера и степени повреждения глаза. Частичное повреждение хрусталика приводит к развитию мелких очагов повреждения, на основании чего выделяют локальные катаракты. При полном повреждении развивается тотальная катаракта.
Передняя субкапсулярная катаракта предполагает повреждение коры хрусталика и возникает вследствие травматического повреждения.
Вторичная катаракта, код МКБ-10: Н26.4
Вторичный вид катаракты развивается из-за других заболеваний (например, диабета) или после хирургических операций на глазах. Бывает различных форм: пленчатая, зернистая, фиброзная.
К другим, менее распространённым типам катаракты, относятся:
- катаракта в форме снежинки (у молодых людей при диабете, зависимом от уровня сахара в крови);
- катаракта в форме рождественской ёлки (полихроматическая).
Каждый из этих типов имеет свои причины возникновения и характеристики.
Врожденная катаракта, код МКБ-10: Q12.0
Данный подтип катаракты связан с генетическими нарушениями и/или перенесенными внутриутробными инфекциями. Проявляется сразу после рождения или в раннем детском возрасте.
Часто встречающиеся виды:
- Зональная (слоистая) формирует зоны помутнения как в одном, так и нескольких слоях. Локализация: строго вокруг центра хрусталика. Нередко здоровые и пораженные пласты комбинируются.
- Полярная (диагностируется как круглое пятно от белого до серого цвета). Располагается на переднем или заднем сегменте хрусталика. Участок поражения нередко соединен с капсулой.
- Копьевидная и коралловая катаракты также относятся к наследственным патологиям. Характеризуются скоплениями помутнений в ядре хрусталика, имеющими форму иголок или кораллов соответственно.
- При флориформной катаракте очаги поражения формируются в форме цветочков, которые имеют локализацию в ядре хрусталика.
- При ядерной пылевидной катаракте зоны замутнения расположены в центре хрусталика и диагностируются как разбросанные мелкие вкрапления, напоминающие рассыпанный порошок.
- Точечная лазурная катаракта проявляется мелкими точечками, равномерно распределенными по поверхности хрусталика. В отличие от пылевидной, точки имеют голубую окраску.
- Врожденная звездчатая (или звездообразная) форма характеризуется наличием плотных линий от белого до голубого цвета, образующих трехконечную звезду, которая располагается по швам хрусталика.
- Миттендорфская точка представляет собой незначительный участок помутнения диаметром ориентировочно 1 мм, белого цвета, расположенный на капсуле хрусталика в ее заднем сегменте.
Стадии развития катаракты
При первой стадии пациенты наблюдают в поле зрения пятна или мелкие точки, двоение в глазах, появление «колец» вокруг источников света. Продолжительность начальной катаракты у пациентов может различаться. В среднем, от одного года до трех лет занимает формирование незрелой (набухающей) катаракты.
Со временем хрусталик «высыхает», очаг поражения становится более однородным и приобретает оттенок серого цвета. Эти проявления являются симптомами зрелой катаракты.
Следующий этап — перезревание. На первой стадии диагностируются жидкие вкрапления молочного цвета, так называемая «молочная» форма катаракты. Эти изменения позволяют рассеивать свет, что затрудняет пациентам при проверке светоощущения точное определение направления диагностического источника света и его лучей. Проекция света искажается, однако светочувствительный аппарат сохраняет свои функции. В дальнейшем наблюдается опускание большого ядра вниз. На стадии перезрелой катаракты возрастает риск серьезных осложнений, например, глаукомы.

Диагностика
Катаракта успешно выявляется в ходе всестороннего обследования глаз, которое выполняет офтальмолог. Диагностический процесс обычно состоит из нескольких основных этапов, направленных на оценку остроты зрения и прозрачности хрусталика.
- При любом обследовании тщательно собирается информация о пациенте (сбор анамнеза).
- Обследование с применением щелевой лампы позволяет офтальмологу осмотреть структуры переднего глаза, такие как, хрусталик, роговицу и радужную оболочку. При обнаружении признаков катаракты определяют локализацию помутнения, размер, состояние разрушения волокон в хрусталике.
- При обследовании нередко проводят офтальмометрические, тонометрические, ультразвуковые исследования. Необходимо провести диагностику дефектных формирований и рубцов на роговице, оценить глубину и содержимое камер, а также определить показатели зрачка (размер и форма), включая его реакцию на лучи света и лекарственные препараты, влияющие на его расширение. Важно диагностировать отсутствие или наличие дистрофии радужки и ее выраженность, если она имеется. Особый контроль следует провести при анализе хрусталика: состояние капсул (передней, задней), размер, степень выраженности и месторасположение затемнений.
- Электрофизиологическое исследование и ретинометрия с помощью лазера позволяют провести комплексное обследование на присутствие хронических или острых заболеваний.
- Для исключения глаукомы проводится измерение внутриглазного давления.
- Всестороннее обследование пациентов и выполнение общих клинических анализов крови направлено на выявление возможных очагов инфекции в организме.
Ранняя диагностика катаракты имеет важное значение, особенно для людей из групп риска. Отсрочить хирургическое лечение катаракты возможно за счет рациональной фармакотерапии, особенно на начальных стадиях заболевания.
Лечение: если пациенту все же поставлен диагноз катаракта
Принципы терапии на начальной стадии будут заключаться в проведении консервативного лечения, чтобы предотвратить быстрое поражение всего хрусталика. Для решения этой проблемы могут быть рекомендованы лекарственные средства, улучшающие обмен веществ в тканях глаза. В составе, как правило, имеются витамины (таурин, рибофлавин) и аминокислоты.
Примером лекарственного средства, которое назначают врачи, может служить Офтан®Катахром. Он имеет оптимальный состав витаминов и антиоксидантов для обеспечения правильного процесса обмена веществ в тканях глаза. Удобен в применении, курс лечения может быть длительным, но под контролем врача [5].
- Операция по извлечению
Заключается в разрезе (дисцизий) и замене хрусталика. Удаленный хрусталик замещают интраокулярной линзой (ИОЛ).
Наиболее эффективный метод терапии катаракты — оперирование. За долгие годы в медицинской практике собрано большое количество доказательств того, что операция по удалению катаракты улучшает зрение. Операции предполагают извлечение пораженного хрусталика с его полным замещением на искусственную интраокулярную линзу.
Хотя эта процедура в целом безопасна, но при ее проведении могут возникать последствия негативного характера. Пациенты должны находиться под контролем лечащего врача и сообщать о любых изменениях, чтобы офтальмологи могли совершенствовать методы лечения катаракты, а также меры послеоперационного ухода [1].
Известны различные методы оперирования с помощью специального микроскопа. Наибольшее распространение получили факоэмульсификация и экстракапсулярная экстракция катаракты.
- Факоэмульсификация
Предполагает выполнение небольшого разреза в тканях глаза, затем хрустальная линза разбивается на мелкие фрагменты. После эти фрагменты удаляются через тот же разрез.
- Экстракапсулярная экстракция
Включает в себя удаление передней капсулы хрусталика вместе с помутневшей линзой, задняя капсула остаётся на месте для поддержки искусственного хрусталика [2].
После экстракции помутневшего хрусталика, в пустую капсулу хрусталика имплантируется искусственный хрусталик. Он бывает с различными линзами, которые подбирает только врач.
Осложнения катаракты
Заболевание относится к категории контролируемых, чаще всего лечится операбельно.
Предупреждение последствий с использованием лекарственных препаратов, качественной диагностики в подготовительный этап перед операцией, а также правильный выбор хирургической техники, способствуют успешной реабилитации зрительных функций пациентов.
Качество жизни пациента с катарактой может значительно ухудшиться из-за нарушений зрения. Это может привести к депрессии и снижению общего уровня удовлетворенности жизнью.
Особую категорию последствий вызывают хирургические вмешательства. Пациент испытывает ряд неприятных симптомов: ухудшение зрения, появление светобоязни и двоения в глазах. Операции по удалению катаракты в целом безопасны, но могут возникнуть осложнения: инфекция, кровотечение или проблемы с установкой линзы, помутнение задней капсулы.
Профилактика катаракты
Сочетание правильного образа жизни и регулярного медицинского обследования — залог здоровья глаз.
Регулярные осмотры у офтальмолога необходимы для раннего выявления катаракты и борьбы с ней.
Здоровый образ жизни: сбалансированный рацион питания, физическая активность и ограничение вредных привычек.
Эффективное лечение хронических заболеваний, например, сахарного диабета, также важно для предотвращения диабетической катаракты (по коду МКБ10: Н28.0) и других связанных с ней осложнений.
- 1. Офтальмология. Национальное руководство / под ред. Аветисова С. Э. , Егорова Е. А. , Мошетовой Л. К. , Нероева В. В. , Тахчиди Х. П. - Москва : ГЭОТАР-Медиа, 2019. - 752 с.
- 2. Клинические рекомендации РФ «Катаракта старческая», 2024. Электронный ресурс: https://diseases.medelement.com/disease/катаракта-старческая-кр-рф-2024/18341
- 3. Иванченко Ю. Ф. Эстрогены и катаракта // РМЖ. Клиническая офтальмология. - 2017. - №1. - С.53-54
- 4. Османов Р. Э., Аксёнов В. В. Распространённость клинических гериатрических синдромов среди пациентов с катарактой // Научные результаты биомедицинских исследований. -2023. - №2. - С.268-277.
- 5. Инструкция по медицинскому применению лекарственного препарата Офтан Катахром. Электронный ресурс: https://www.vidal.ru










